Ao receber um paciente com insuficiência respiratória grave causada por COVID-19 nos hospitais, as equipes médicas enfrentam um dilema. A intubação pode agravar o quadro do paciente, uma vez que a energia mecânica do ventilador pulmonar se soma aos efeitos deletérios causados pelo novo coronavírus, aumentando a inflamação nos pulmões.
Por outro lado, se o paciente estiver com muita falta de ar, a força que faz naturalmente para inspirar – chamada ventilação mecânica espontânea – pode causar o mesmo nível de inflamação provocada pela ventilação artificial ou até mesmo causar mais edema alveolar devido à pressão negativa gerada dentro do tórax.
“A ventilação espontânea pode ser tão ou mais maléfica do que o ventilador mecânico. Quando se evita a ventilação artificial, a força que o próprio paciente faz ao respirar sem ajuda do ventilador pode ser muito pior”, explica Marcelo Amato, professor da Faculdade de Medicina (FM) da Universidade de São Paulo (USP), à Agência Fapesp.
Para tentar solucionar esse dilema, o pesquisador, em colaboração com colegas do Brasil e do exterior, desenvolveu e implementou nos últimos meses estratégias protetoras de ventilação de pacientes com COVID-19 em estado grave, baseadas em resultados de estudos que fizeram nos últimos anos com apoio da Fundação de Amparo à Pesquisa do Estado de São Paulo (Fapesp).
Debate online
Algumas estratégias, empregadas no tratamento de pacientes atendidos no Hospital das Clínicas da FM-USP, foram descritas por Amato durante um debate online sobre a situação da epidemia de COVID-19 no Brasil que ocorreu em 13 de julho, durante a “Mini Reunião Anual Virtual da Sociedade Brasileira para o Progresso da Ciência (SBPC)”.
O evento foi uma versão online e reduzida da 72ª Reunião Anual da entidade, que aconteceria de 12 a 18 de julho, na Universidade Federal do Rio Grande do Norte (UFRN), em Natal, e foi cancelada em razão da pandemia.
De acordo com Amato, uma das principais estratégias de ventilação que adotaram para tratar pacientes com a doença foi buscar identificar o melhor ajuste do gradiente de pressão que precisa ser feito no pulmão do convalescente pelo ventilador mecânico, de modo que o ar possa entrar e sair sem causar danos.
Essa variável depende de um equilíbrio delicado entre a pressão exercida pelo ventilador mecânico e a do músculo respiratório dos pacientes. “Precisamos sempre adequar essa combinação de fatores”, diz Amato.
Em um estudo publicado em 2015 no The New England Journal of Medicine, o pesquisador e colaboradores mostraram que o gradiente de pressão é a principal variável que se relaciona com o prognóstico de pacientes com doenças respiratórias.
Ao avaliar a média do gradiente de pressão empregada para ventilação mecânica de 3 mil pacientes com síndrome de desconforto agudo ou pneumonia aguda grave, os pesquisadores observaram que o aumento do gradiente de pressão pode quadruplicar a chance de óbito.
Estudo
A constatação foi reiterada, agora, na pandemia de COVID-19, em um estudo randomizado que está sendo conduzido com 100 pacientes e que, segundo Amato, já demonstrou alguns resultados animadores.
“Quanto mais energia mecânica do ventilador for aplicada no pulmão, menor será a função pulmonar e maior é a quantidade de fibrose pulmonar que o paciente terá ao longo do tempo”, salienta Amato.
Essa correlação foi demonstrada em um estudo recente com sobreviventes de um quadro de insuficiência respiratória aguda, semelhante ao encontrado em pacientes com COVID-19, conta o pesquisador.
“Temos pacientes com COVID-19 na UTI que estão há dois meses recebendo ventilação mecânica e sem perspectiva de sair dessa condição em razão de extensas fibroses pulmonares. Isso está acontecendo diariamente em UTIs em outros lugares no Brasil e no mundo”, afirma.
Variabilidade individual
Outra estratégia protetora de ventilação testada pelos pesquisadores no HC-USP em um paciente com quadro crítico de insuficiência respiratória causada pela COVID-19 foi a de controlar o esforço respiratório antes da intubação.
Para isso foram feitas algumas manobras associadas. Entre elas, a colocação de um cateter no nariz para lavar e remover moléculas de CO2 e diminuir o estímulo neural para o paciente respirar, associado ao uso de uma espécie de capacete ao redor do pescoço, que pressuriza o tórax e abaixa a posição do diafragma de modo a torná-lo menos potente, reduzindo assim a força (estresse) aplicada sobre o tecido pulmonar.
“Após cinco dias dessa terapêutica, conseguimos diminuir bastante o grau de inflamação e edema pulmonar dos pacientes, sem a utilização de medicamentos”, afirma Amato.
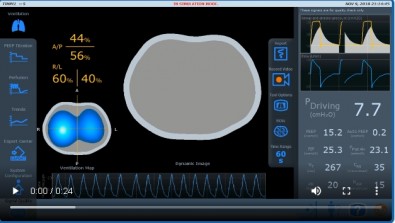
Por meio de um tomógrafo por impedância elétrica, os pesquisadores também têm avaliado a situação do pulmão dos pacientes com COVID-19 internados no HC-USP ininterruptamente e de forma não invasiva.
Otimização
Desenvolvido no Brasil pela startup Timpel, com apoio do Programa Fapesp Pesquisa Inovativa em Pequenas Empresas (Pipe), o equipamento permite monitorar e otimizar a ventilação artificial em pacientes em tratamento intensivo com os objetivos de minimizar os efeitos colaterais e diminuir o tempo de dependência de ventilação mecânica.
As análises feitas por meio do equipamento indicaram que há uma grande variabilidade individual da condição de proteção pulmonar dos pacientes, influenciada pelo peso, doenças preexistentes, características anatômicas e o sexo, entre outros fatores.
“Se não pensarmos em uma terapia individualizada para o paciente, tudo o que se faz em termos de utilização de ventilação mecânica é inútil”, avalia Amato.
“Cada paciente tem uma fisiologia própria que precisa ser respeitada, ainda mais no caso da COVID-19, que é uma doença inflamatória em que um erro na ventilação se soma à inflamação causada pela própria doença”, acrescenta.